胚盤胞とは?グレードの見方・移植の成功率・よくある疑問をわかりやすく解説
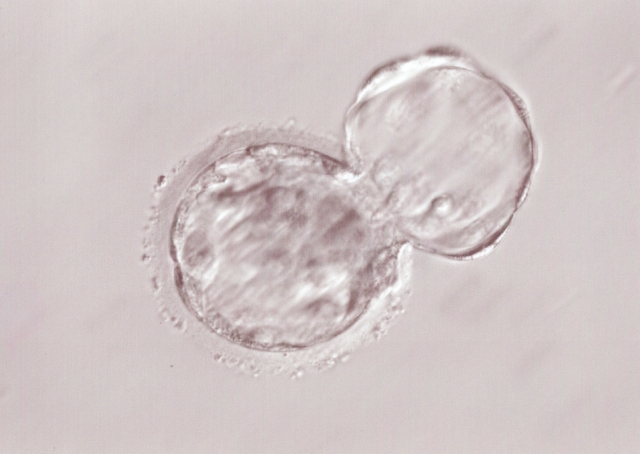
体外受精や顕微授精を検討する中で、「胚盤胞」という言葉を目にして詳しく知りたいと感じている方は多いのではないでしょうか。胚盤胞とは受精卵が5〜6日目まで培養され、着床直前の段階まで発育した胚のことです。本記事では、胚盤胞の基本的な意味や構造といった基礎知識から、ガードナー分類によるグレードの見方、移植方法の種類と当日の流れ、グレード別・年齢別の妊娠率・着床率、メリット・デメリットの比較、さらに「グレードが低くても妊娠できるか」「胚盤胞まで育たない原因は何か」といったよくある疑問まで、不妊治療の専門知識をわかりやすく網羅的に解説します。
1. 胚盤胞とは何か?基礎知識をわかりやすく解説

体外受精や顕微授精を検討している方にとって、「胚盤胞(はいばんほう)」という言葉は頻繁に目にするものです。
胚盤胞とは、受精卵が細胞分裂を繰り返しながら成長し、受精後5〜6日目に到達する発育段階の胚のことを指します。
この章では、胚盤胞の定義や成り立ち、構造、そして胚盤胞まで育つ確率について基礎からわかりやすく解説します。
1.1 胚盤胞の定義と受精卵が胚盤胞になるまでの過程
胚盤胞とは、受精卵が約5〜6日間かけて細胞分裂を重ね、内部に腔(くう)と呼ばれる空間が形成された段階の胚のことです。
自然妊娠の場合、胚盤胞は子宮に到達して着床する直前の状態に相当します。
体外受精では、培養液の中で受精卵をこの段階まで育ててから子宮に戻す「胚盤胞移植」が広く行われています。
受精卵が胚盤胞になるまでの過程は、以下のように進みます。
| 受精後の日数 | 発育段階 | 主な特徴 |
|---|---|---|
| 0日目 | 受精卵(前核期胚) | 精子と卵子が受精し、前核(ぜんかく)が確認できる状態 |
| 1日目 | 前核期胚 | 雌雄の前核が観察され、正常受精の判定が行われる |
| 2日目 | 2〜4細胞期胚 | 最初の細胞分裂(卵割)が起こり、2個から4個の細胞に分かれる |
| 3日目 | 6〜8細胞期胚 | さらに分裂が進み、初期胚(分割期胚)として評価される段階 |
| 4日目 | 桑実胚(そうじつはい) | 細胞同士が密着して塊状になり、桑の実のような形態になる |
| 5〜6日目 | 胚盤胞 | 内部に胞胚腔(ほうはいくう)が形成され、細胞が2つの集団に分化する |
受精直後の卵は1つの細胞ですが、約5〜6日間で100個以上の細胞へと分裂・成長していきます。
胚盤胞は受精卵の発育過程において最も進んだ段階であり、着床能力を持つまでに成熟した胚といえます。
1.2 初期胚(分割期胚)と胚盤胞の違い
体外受精では、培養した胚を子宮に戻すタイミングとして、受精後2〜3日目の「初期胚(分割期胚)」の段階と、受精後5〜6日目の「胚盤胞」の段階の2つの選択肢があります。
それぞれの違いを以下にまとめます。
| 比較項目 | 初期胚(分割期胚) | 胚盤胞 |
|---|---|---|
| 発育日数 | 受精後2〜3日目 | 受精後5〜6日目 |
| 細胞数 | 約4〜8個 | 約100個以上 |
| 形態的特徴 | 均等に分割した細胞の集まり | 内部に腔が形成され、細胞が役割ごとに分化している |
| 評価方法 | Veeck分類などで細胞数・フラグメントの割合を評価 | ガードナー分類で発育段階・内細胞塊・栄養外胚葉を評価 |
| 培養期間 | 短い | 長い |
初期胚は細胞分裂の初期段階にあるため、その後の発育が順調に進むかどうかはまだわかりません。
一方、胚盤胞まで培養することで、一定以上の発育能力を持った胚を選別できるという利点があります。
ただし、すべての受精卵が胚盤胞まで到達するわけではないため、初期胚の段階で移植を行うほうが適しているケースもあります。
1.3 胚盤胞の構造(内細胞塊・栄養外胚葉・胞胚腔)
胚盤胞は、単なる細胞の塊ではなく、すでに異なる役割を持つ細胞群に分化し始めた構造をしています。
胚盤胞を構成する主な要素は次の3つです。
1.3.1 内細胞塊(ICM:Inner Cell Mass)
内細胞塊は、胚盤胞の内側に位置する細胞の塊です。
将来的に胎児の体そのものになる部分であり、胚盤胞の質を評価する上で非常に重要な要素です。
細胞の数が多く、密に集まっているほど良好とされます。
1.3.2 栄養外胚葉(TE:Trophectoderm)
栄養外胚葉は、胚盤胞の外側を覆うように並んでいる細胞層です。
将来的に胎盤を形成する部分であり、着床の過程で子宮内膜に接着する役割を担います。
栄養外胚葉の細胞が均一に整列し、数が多いほど着床に有利と考えられています。
1.3.3 胞胚腔(Blastocoel)
胞胚腔は、胚盤胞の内部に形成される液体で満たされた空間です。
桑実胚の段階から細胞間に水分が蓄積されることで形成され、胚盤胞が拡大していく原動力となります。
胞胚腔の拡がり具合は、胚盤胞の発育段階(ステージ)を判定する際の指標になります。
これら3つの構造を模式的に示すと、以下のようになります。
| 構造名 | 位置 | 将来の役割 |
|---|---|---|
| 内細胞塊(ICM) | 胚盤胞の内側の一部に偏在する細胞塊 | 胎児本体 |
| 栄養外胚葉(TE) | 胚盤胞の外側を囲む一層の細胞 | 胎盤 |
| 胞胚腔 | 胚盤胞内部の液体で満たされた空間 | 発育に伴い消失する(着床後には見られなくなる) |
胚盤胞のグレード評価では、内細胞塊と栄養外胚葉の質がそれぞれ個別に判定されます。
これらの構造を理解しておくことで、グレードの意味をより正確に読み取ることができます。
1.4 胚盤胞まで育つ確率はどのくらいか
受精卵がすべて胚盤胞まで成長するわけではありません。
一般的に、受精卵が胚盤胞まで到達する確率はおよそ40〜60%程度とされています。
つまり、10個の受精卵があったとしても、胚盤胞にまで育つのは4〜6個程度が目安となります。
胚盤胞到達率に影響する主な要因は以下のとおりです。
| 要因 | 影響の内容 |
|---|---|
| 女性の年齢 | 年齢が高くなるほど卵子の質が低下しやすく、胚盤胞到達率も下がる傾向がある |
| 卵子の質 | 採卵時の卵子の成熟度や染色体の状態が胚の発育に大きく関わる |
| 精子の質 | 精子のDNA損傷が大きいと、受精後の胚の発育が停止しやすくなる |
| 培養環境 | 培養液の組成、温度管理、酸素濃度などの培養条件が胚の発育に影響する |
| 受精方法 | 体外受精(conventional IVF)と顕微授精(ICSI)で到達率が異なる場合がある |
特に女性の年齢は胚盤胞到達率に大きく関わり、35歳以下では比較的高い到達率が期待できる一方、40歳以上では30〜40%程度に低下することがあります。
また、受精卵の数が少ない場合には、胚盤胞まで培養せずに初期胚の段階で移植を行う判断がなされることもあります。
胚盤胞まで育つかどうかは胚そのものの力に大きく依存しますが、培養技術の進歩により到達率は年々向上しています。
2. 胚盤胞のグレード(評価)の見方

体外受精や顕微授精で得られた胚盤胞には、発育の段階や細胞の質に基づいてグレード(評価)が付けられます。
このグレードは移植する胚の選択や妊娠の可能性を考えるうえで重要な指標となります。
ここでは、世界的に広く用いられているガードナー分類を中心に、胚盤胞のグレードの見方を詳しく解説します。
2.1 ガードナー分類とは
ガードナー分類(Gardner分類)とは、1999年にガードナーとスクールクラフトによって提唱された胚盤胞の評価方法です。
現在、日本の不妊治療の現場で最も広く採用されている評価基準であり、国際的にも標準的な分類法として認知されています。
この分類法では、胚盤胞を以下の3つの観点から総合的に評価します。
| 評価項目 | 内容 |
|---|---|
| 発育段階(ステージ) | 胚盤胞の成長度合いを1〜6の数字で表す |
| 内細胞塊(ICM) | 将来胎児になる細胞の質をA・B・Cで評価する |
| 栄養外胚葉(TE) | 将来胎盤になる細胞の質をA・B・Cで評価する |
これら3つの要素を組み合わせることで、「4AA」「3BB」のような表記で胚盤胞の状態を簡潔に示します。
ガードナー分類は形態的な評価であり、あくまで見た目に基づく判定であるため、グレードだけで妊娠の成否が決まるわけではありません。
2.2 胚盤胞の発育段階(ステージ1〜6)の意味
ガードナー分類では、胚盤胞の発育の程度を1から6までの数字で分類しています。
数字が大きくなるほど発育が進んでいることを意味します。
| ステージ | 名称 | 特徴 |
|---|---|---|
| 1 | 初期胚盤胞(Early blastocyst) | 胞胚腔が形成され始めた段階で、全体の半分以下を占める |
| 2 | 胚盤胞(Blastocyst) | 胞胚腔が全体の半分以上を占めるようになった段階 |
| 3 | 完全胚盤胞(Full blastocyst) | 胞胚腔が胚全体に広がり、透明帯が薄くなり始めた段階 |
| 4 | 拡張胚盤胞(Expanded blastocyst) | 胞胚腔がさらに拡張し、透明帯が明らかに薄くなった段階 |
| 5 | 孵化中胚盤胞(Hatching blastocyst) | 胚が透明帯の外へ脱出し始めている段階 |
| 6 | 孵化後胚盤胞(Hatched blastocyst) | 胚が透明帯から完全に脱出した段階 |
一般的に移植や凍結の対象となるのはステージ3以上の胚盤胞です。
ステージ1や2の段階ではICMとTEの区別が明確でないため、アルファベットによる評価は通常ステージ3以降に行われます。
なお、ステージ5や6は発育が進んでいる状態ですが、必ずしもステージ4の胚盤胞より妊娠率が高いとは限りません。
2.3 内細胞塊(ICM)のグレード(A・B・C)
内細胞塊(ICM:Inner Cell Mass)は、将来赤ちゃんの体になる細胞の集まりです。
ガードナー分類では、この内細胞塊の細胞数や密集度を観察し、A・B・Cの3段階で評価します。
| グレード | 評価基準 |
|---|---|
| A | 細胞数が多く、密に集まっている |
| B | 細胞数がやや少なく、集まりがやや疎らである |
| C | 細胞数が非常に少ない |
グレードAが最も良好な評価であり、細胞がしっかりと塊を形成している状態を示します。
グレードBは平均的な評価であり、移植の対象として十分に考慮されます。
グレードCは細胞数が少ないため相対的に評価は低くなりますが、妊娠の可能性がないわけではありません。
2.4 栄養外胚葉(TE)のグレード(A・B・C)
栄養外胚葉(TE:Trophectoderm)は、将来胎盤や絨毛膜を形成する細胞層です。
着床において重要な役割を担うため、その質の評価は妊娠率と深く関わります。
TEも内細胞塊と同様に、A・B・Cの3段階で評価されます。
| グレード | 評価基準 |
|---|---|
| A | 細胞数が多く、均一な層を形成している |
| B | 細胞数がやや少なく、層の形成がやや不均一である |
| C | 細胞数が非常に少なく、大きな細胞がまばらに存在する |
栄養外胚葉は子宮内膜に直接接触して着床を開始する部分であるため、TEのグレードが着床率に与える影響はICMと同等かそれ以上に大きいと考えられています。
そのため、ICMがAであってもTEがCの場合は、全体としての評価が下がることがあります。
2.5 グレードの表記例(4AA・4AB・3BBなど)の読み方
ガードナー分類では、数字とアルファベット2文字を組み合わせてグレードを表記します。
表記は「発育段階の数字」+「ICMのグレード」+「TEのグレード」の順に並びます。
2.5.1 具体的な表記例と読み方
| 表記 | 発育段階 | ICM(内細胞塊) | TE(栄養外胚葉) | 意味 |
|---|---|---|---|---|
| 4AA | 拡張胚盤胞 | A(良好) | A(良好) | 発育・細胞の質ともに最も良好な状態 |
| 4AB | 拡張胚盤胞 | A(良好) | B(平均的) | ICMは良好だがTEがやや劣る状態 |
| 4BA | 拡張胚盤胞 | B(平均的) | A(良好) | TEは良好だがICMがやや劣る状態 |
| 3BB | 完全胚盤胞 | B(平均的) | B(平均的) | 発育・細胞の質ともに平均的な状態 |
| 5AA | 孵化中胚盤胞 | A(良好) | A(良好) | 孵化が始まっており細胞の質も良好な状態 |
| 3BC | 完全胚盤胞 | B(平均的) | C(不良) | ICMは平均的だがTEの質が低い状態 |
| 4CC | 拡張胚盤胞 | C(不良) | C(不良) | 発育は進んでいるが細胞の質が低い状態 |
培養記録や治療計画書に記載される胚盤胞のグレードは、この表記ルールに基づいています。
ステージ1や2の場合は「1」「2」と数字のみで表記されるか、施設によっては「2/early」のように記される場合もあります。
2.5.2 施設ごとの表記の違いに関する注意点
ガードナー分類は広く用いられていますが、施設によって独自の表記方法や追加基準を設けている場合があります。
たとえば、数字とアルファベットの順序が異なったり、独自のスコアリングを併記したりするケースがあります。
そのため、グレードの見方がわからない場合は、治療を受けている施設の培養士や担当者に確認することをおすすめします。
2.6 良好胚盤胞の基準とは
良好胚盤胞とは、形態的に質が高く、移植後の着床・妊娠が期待しやすい胚盤胞を指します。
日本産科婦人科学会の基準や多くの施設で採用されている一般的な目安は以下のとおりです。
2.6.1 良好胚盤胞の一般的な条件
| 項目 | 良好胚盤胞の条件 |
|---|---|
| 発育段階 | ステージ3以上(完全胚盤胞〜孵化後胚盤胞) |
| 内細胞塊(ICM) | AまたはB |
| 栄養外胚葉(TE) | AまたはB |
一般的には、ステージ3以上かつICM・TEがともにB以上のもの(3BB、4AB、4BA、4AA、5AAなど)が良好胚盤胞とされます。
良好胚盤胞は妊娠率が比較的高い傾向にありますが、グレードが低い胚盤胞でも妊娠・出産に至る例は珍しくありません。
また、近年ではタイムラプスインキュベーターを用いた動的な発育評価やPGT-A(着床前遺伝学的検査)による染色体の評価など、形態評価だけでなく複合的な判断が行われるケースも増えています。
グレードはあくまで見た目に基づく評価であるため、最終的な移植胚の選択は個々の状況や培養経過を踏まえて総合的に判断されます。
3. 胚盤胞移植の方法と流れ

胚盤胞移植には大きく分けて「新鮮胚盤胞移植」と「凍結融解胚盤胞移植」の2つの方法があります。
それぞれの特徴やスケジュール、移植当日の具体的な流れ、移植後の過ごし方までを詳しく解説します。
3.1 新鮮胚盤胞移植と凍結融解胚盤胞移植の違い
胚盤胞移植は、培養した胚盤胞をそのまま子宮に戻す「新鮮胚盤胞移植」と、一度凍結保存した胚盤胞を融解してから子宮に戻す「凍結融解胚盤胞移植」に分けられます。
現在の不妊治療においては、凍結融解胚盤胞移植が主流となっています。
その理由は、採卵周期では卵巣刺激の影響でホルモン環境が乱れ、子宮内膜の状態が胚の受け入れに最適でない場合があるためです。
凍結融解胚盤胞移植では、採卵周期とは別の周期に子宮内膜を十分に整えたうえで移植を行えるため、着床率の向上が期待できます。
| 比較項目 | 新鮮胚盤胞移植 | 凍結融解胚盤胞移植 |
|---|---|---|
| 移植のタイミング | 採卵後5〜6日目にそのまま移植 | 採卵周期とは別の周期に移植 |
| 子宮内膜の状態 | 卵巣刺激の影響を受ける場合がある | ホルモン補充や自然周期で最適な状態に整えられる |
| 卵巣過剰刺激症候群(OHSS)のリスク | 採卵直後のため注意が必要 | 採卵周期と分けるためリスクを回避しやすい |
| スケジュールの柔軟性 | 採卵日に応じて決まるため調整しにくい | 移植周期を選べるため調整しやすい |
| 凍結・融解の工程 | なし | あり(ガラス化凍結法が一般的) |
| 妊娠率の傾向 | 凍結融解に比べやや低い報告が多い | 新鮮胚移植と同等かそれ以上の報告が多い |
新鮮胚盤胞移植が選択されるのは、卵巣刺激の影響が少ない場合や、凍結保存を希望しない場合などに限られる傾向にあります。
一方、凍結融解胚盤胞移植では「ガラス化凍結法(ビトリフィケーション法)」という急速凍結技術が用いられ、融解後の胚盤胞の生存率は95%以上と非常に高い水準が報告されています。
3.1.1 凍結融解胚盤胞移植における周期管理の方法
凍結融解胚盤胞移植を行う際の周期管理には、主に「ホルモン補充周期」と「自然周期」の2つの方法があります。
| 周期管理の方法 | 概要 | 特徴 |
|---|---|---|
| ホルモン補充周期 | エストロゲンとプロゲステロンを投与して子宮内膜を人工的に整える | 移植日のスケジュール調整がしやすく、排卵の有無に左右されない |
| 自然周期 | 自然な排卵に合わせて移植日を決定する | 薬剤の使用が少なく身体への負担が軽い反面、排卵日の特定が必要で日程が変動しやすい |
どちらの方法を選択するかは、月経周期の安定性やホルモン値、過去の治療歴などを総合的に判断して決められます。
3.2 胚盤胞移植の当日の流れとスケジュール
胚盤胞移植当日は、比較的短時間で処置が完了します。
以下に、一般的な当日の流れを時系列で示します。
| 手順 | 内容 | 所要時間の目安 |
|---|---|---|
| 来院・受付 | 指定された時間に来院し、受付を済ませる | — |
| 膀胱の準備 | 適度に尿をためておくよう指示されることが多い(経腹超音波で子宮の位置を確認しやすくするため) | 移植の30分〜1時間前から水分を摂取 |
| 胚盤胞の確認 | 凍結融解胚盤胞の場合は融解後の状態を培養士が確認し、移植に適した状態であることを評価する | 融解は移植の数時間前に実施 |
| 移植の実施 | 内診台に上がり、経腹超音波で子宮内の様子を確認しながら、カテーテルを用いて胚盤胞を子宮腔内に注入する | 約5〜10分 |
| 安静・休息 | 移植後、施設内で短時間安静にする(長時間の安静は不要とされている) | 約10〜30分 |
| 帰宅 | 注意事項の説明を受けたあと帰宅する | — |
移植の処置そのものは5〜10分程度で終わり、麻酔は通常必要ありません。
痛みはほとんどなく、採卵時のような身体的な負担は少ないのが特徴です。
カテーテルを子宮腔内に挿入し、超音波画像でカテーテルの先端位置を確認しながら、培養液とともに胚盤胞を静かに注入します。
移植する胚盤胞の位置は子宮底部からやや手前が一般的で、適切な位置に配置することが着床率に影響するとされています。
3.3 アシステッドハッチング(孵化補助)について
胚盤胞が着床するためには、透明帯と呼ばれる胚を覆う殻のような膜を破って外に出る「ハッチング(孵化)」という過程が必要です。
アシステッドハッチング(AHA)は、このハッチングを人為的に補助する技術です。
3.3.1 アシステッドハッチングの方法
透明帯に薄い部分を作ったり、一部に穴を開けたりすることで、胚盤胞が膜から脱出しやすくします。
主な方法には以下のものがあります。
| 方法 | 内容 |
|---|---|
| レーザー法 | レーザーを照射して透明帯の一部を薄くする、または穴を開ける方法で、現在最も広く用いられている |
| 酸性タイロード液法 | 酸性の溶液を用いて透明帯の一部を溶かして薄くする方法 |
| 機械的方法 | マイクロマニピュレーターと呼ばれる微細な器具を使い、透明帯に切れ目を入れる方法 |
3.3.2 アシステッドハッチングが推奨されるケース
すべての移植に対して一律に実施されるものではなく、以下のようなケースで推奨されることがあります。
- 凍結融解胚盤胞を移植する場合(凍結により透明帯が硬化する可能性があるため)
- 透明帯が通常よりも厚い場合
- 過去に良好な胚を移植しても着床しなかった場合(反復着床不全)
- 年齢が高い場合
アシステッドハッチングを行うことで、透明帯からの脱出がスムーズになり着床の可能性が高まると考えられています。
ただし、すべてのケースで妊娠率が明確に向上するわけではなく、個々の状況に応じて判断されます。
3.4 胚盤胞移植後の過ごし方と注意点
胚盤胞移植後は、日常生活について不安を感じる方が多いですが、過度な安静は必要なく、通常どおりの生活を送ることが推奨されています。
研究においても、移植後の長期間の安静が妊娠率を向上させるという根拠は示されていません。
3.4.1 移植後に心がけたいこと
| 項目 | 推奨される過ごし方 |
|---|---|
| 日常生活 | 家事・デスクワークなど通常の活動は問題なし |
| 仕事 | 翌日から出勤可能なことが多い(重労働を除く) |
| 入浴 | 移植当日はシャワーが推奨され、翌日以降は通常の入浴が可能な場合が多い |
| 運動 | 軽いウォーキング程度は問題ないが、激しい運動やランニングは判定日まで控えることが望ましい |
| 性交渉 | 子宮の収縮を避けるため、判定日まで控えるよう指示される場合がある |
| 飲酒・喫煙 | 着床や妊娠への影響が懸念されるため控える |
| カフェイン | 過剰摂取は避け、1日1〜2杯程度に抑えることが望ましい |
| 薬の服用 | 処方されたホルモン補充薬は指示どおりに服用を継続する |
3.4.2 移植後に注意すべき症状
移植後には、ホルモン補充の影響や移植処置に伴い、以下のような症状が現れることがあります。
- 少量の出血やおりものの変化(カテーテル挿入に伴う軽微な刺激による場合が多い)
- 下腹部の軽い張りや違和感
- 胸の張りや倦怠感(プロゲステロンの作用によるもの)
これらの症状は移植後に比較的よくみられるもので、必ずしも着床の成功や失敗を意味するものではありません。
強い腹痛・大量の出血・発熱などの異常がある場合は、速やかに治療施設に連絡することが大切です。
3.4.3 ホルモン補充薬の継続について
胚盤胞移植後は、着床を維持するためにプロゲステロン(黄体ホルモン)の補充が行われるのが一般的です。
プロゲステロンの投与方法には、膣座薬・内服薬・注射などがあり、それぞれの治療計画に応じて使い分けられます。
これらのホルモン補充薬は、自己判断で中止せず、妊娠判定日まで指示されたとおりに使用を継続する必要があります。
妊娠が確認された場合には、その後も一定期間(妊娠8〜10週頃まで)ホルモン補充が続けられることが多いです。
4. 胚盤胞移植の成功率(妊娠率・着床率)

体外受精・顕微授精を受ける方にとって、胚盤胞移植でどの程度の妊娠率や着床率が期待できるかは最も気になるポイントのひとつです。
ここでは、グレード別・年齢別の成功率データや、初期胚移植との比較、凍結融解胚盤胞移植の優位性について詳しく解説します。
4.1 グレード別にみた胚盤胞移植の妊娠率
胚盤胞のグレードは、ガードナー分類における発育段階(ステージ)と内細胞塊(ICM)・栄養外胚葉(TE)の評価を組み合わせて表記されます。
一般的に、グレードが高い胚盤胞ほど妊娠率が高くなる傾向があります。
以下は、グレード別の妊娠率の目安を示した表です。
| グレード(代表的な表記) | 妊娠率の目安 | 評価の傾向 |
|---|---|---|
| 4AA・5AA | 約50〜60% | 最も良好で妊娠率が高い |
| 4AB・4BA・5AB | 約40〜55% | 良好胚盤胞に分類される |
| 3BB・4BB | 約35〜45% | 平均的な妊娠率が期待できる |
| 4BC・4CB・3BC | 約20〜35% | やや低めだが妊娠例は多い |
| 3CC・4CC | 約10〜20% | 妊娠率は低いが可能性はある |
上記の数値はあくまで一般的な目安であり、施設や患者背景により異なります。
ただし注目すべき点として、グレードが低い胚盤胞でも妊娠・出産に至る例は少なくないという事実があります。
グレードは形態的な評価であり、胚の染色体や遺伝的な健全性をすべて反映するものではありません。
そのため、グレードだけで妊娠の可否を判断することはできません。
4.2 年齢別にみた胚盤胞移植の成功率
胚盤胞移植の成功率に最も大きく影響する要因のひとつが、採卵時の女性の年齢です。
年齢が上がるにつれて卵子の質が低下し、染色体異常の割合が増加するため、妊娠率は徐々に下がっていきます。
日本産科婦人科学会のART(生殖補助医療)データをもとにした、年齢別の胚盤胞移植あたりの妊娠率の目安は以下のとおりです。
| 採卵時の年齢 | 胚盤胞移植あたりの妊娠率(目安) |
|---|---|
| 30歳未満 | 約45〜55% |
| 30〜34歳 | 約40〜50% |
| 35〜37歳 | 約35〜45% |
| 38〜39歳 | 約25〜35% |
| 40〜42歳 | 約15〜25% |
| 43歳以上 | 約5〜15% |
上記は凍結融解胚盤胞移植を含む全体的な傾向です。
35歳を境に妊娠率の低下が加速し、40歳以降はさらに顕著になります。
ただし、これはあくまで統計的な平均値であり、個人差があることを理解しておく必要があります。
また、同じ年齢でもAMH(抗ミュラー管ホルモン)の値やこれまでの治療歴、卵巣機能の状態によって結果は変わります。
4.3 初期胚移植と胚盤胞移植の妊娠率の比較
体外受精では、受精後2〜3日目の初期胚(分割期胚)を移植する方法と、5〜6日目まで培養した胚盤胞を移植する方法があります。
両者を比較した場合、1回の移植あたりの妊娠率は胚盤胞移植のほうが高いことが多くの研究で示されています。
| 比較項目 | 初期胚移植(Day2〜3) | 胚盤胞移植(Day5〜6) |
|---|---|---|
| 1回の移植あたりの妊娠率 | 約20〜35% | 約35〜50% |
| 着床率 | 約15〜25% | 約30〜45% |
| 移植キャンセルの可能性 | 低い | やや高い(胚盤胞に到達しない場合) |
| 多胎妊娠のリスク | 複数移植時にやや高い | 単一移植が主流で低い |
胚盤胞移植の妊娠率が高い主な理由は、培養の過程で発育能力の高い胚が自然に選別されるためです。
受精卵のすべてが胚盤胞まで育つわけではなく、途中で発育が停止する胚も多くあります。
その中で胚盤胞に到達できた胚は、着床に必要な発育能力を備えている可能性が高いと考えられています。
一方で、採卵数が少ない場合や過去に胚盤胞まで育たなかった経験がある場合は、初期胚移植が選択されることもあります。
どちらの移植方法が適しているかは、胚の状態や治療の経過を踏まえて総合的に判断されます。
4.4 凍結融解胚盤胞移植の成功率が高い理由
近年の不妊治療では、採卵周期にそのまま移植する新鮮胚移植よりも、胚盤胞を一度凍結保存し、別の周期に融解して移植する凍結融解胚盤胞移植が主流となっています。
日本産科婦人科学会の統計でも、凍結融解胚盤胞移植の妊娠率は新鮮胚盤胞移植を上回ることが報告されています。
凍結融解胚盤胞移植の成功率が高い理由として、主に以下の点が挙げられます。
4.4.1 子宮内膜の環境を最適な状態で移植できる
採卵周期では、排卵誘発剤の影響でエストロゲンやプロゲステロンの分泌が通常と異なる状態になりやすく、子宮内膜の受容能(着床のしやすさ)が低下することがあります。
凍結融解胚盤胞移植では、ホルモン補充周期や自然周期で子宮内膜を十分に整えてから移植を行うため、胚と内膜のタイミングを合わせやすく、着床に適した環境を準備できるのが大きな利点です。
4.4.2 卵巣過剰刺激症候群(OHSS)のリスクを回避できる
採卵時に卵巣が過剰に反応すると、OHSSを発症するリスクがあります。
全胚凍結を行い移植を次の周期以降に延期することで、このリスクを避けながら治療を継続できます。
身体への負担が軽減された状態で移植に臨めることも、結果として妊娠率の向上につながると考えられています。
4.4.3 凍結・融解技術の進歩
現在主流のガラス化凍結法(ビトリフィケーション)は、胚へのダメージを極めて小さく抑えることが可能です。
融解後の胚の生存率は95%以上とされており、凍結による胚の質の低下はほとんど心配ありません。
こうした技術の進歩が、凍結融解胚盤胞移植を安心して選択できる背景となっています。
5. 胚盤胞移植のメリットとデメリット

胚盤胞移植は体外受精・顕微授精における胚移植の方法の一つであり、初期胚移植と比較して多くの利点がある一方、注意すべき点も存在します。
ここでは胚盤胞移植のメリットとデメリットを整理し、初期胚移植との選択基準についても解説します。
5.1 胚盤胞移植のメリット
胚盤胞移植の最大のメリットは、移植あたりの妊娠率(着床率)が初期胚移植よりも高い傾向にあることです。
胚盤胞は受精後5〜6日目まで培養されているため、ある程度の発育能力をもつ胚が自然に選別されています。
すなわち、培養の過程で発育が停止する胚は除外され、移植に適した質の高い胚を選びやすくなります。
また、自然妊娠の場合、受精卵が子宮腔に到達するのは胚盤胞の段階です。
胚盤胞移植では子宮内膜の状態と胚の発育段階のタイミングが生理的に一致しやすく、着床環境としてより適した状態で移植を行えます。
さらに、妊娠率が高いことで単一胚移植(1個の胚盤胞のみを移植する方法)が選択しやすくなり、多胎妊娠のリスクを低減できる点も大きなメリットです。
日本産科婦人科学会の見解においても、原則として移植胚数は1個とすることが推奨されており、胚盤胞移植はこの方針と整合性が高い方法です。
主なメリットをまとめると以下のとおりです。
| メリット | 具体的な内容 |
|---|---|
| 妊娠率が高い | 培養過程で発育能力の高い胚が選別されるため、1回の移植あたりの着床率・妊娠率が向上する |
| 良好胚の選択精度が上がる | 初期胚の段階では判断しにくい胚の発育能力を、5〜6日目まで観察することでより正確に評価できる |
| 子宮内膜との同期性が高い | 自然妊娠と同様に胚盤胞の状態で子宮腔に戻すため、内膜の受容能と胚の発育段階が合いやすい |
| 多胎妊娠のリスク軽減 | 高い妊娠率により単一胚移植が選択しやすくなり、双胎以上の多胎を予防できる |
5.2 胚盤胞移植のデメリット・リスク
胚盤胞移植にはメリットが多い反面、いくつかのデメリットやリスクも存在します。
最も大きなデメリットは、すべての受精卵が胚盤胞まで発育するわけではないという点です。
一般的に、受精卵が胚盤胞まで到達する割合はおよそ30〜50%程度とされており、採卵数や受精卵の数が少ない場合は、培養の途中で発育が停止してしまい移植できる胚がなくなる可能性があります。
初期胚の段階であれば移植が可能だった胚を、胚盤胞まで培養を続けたことで失ってしまうケースもゼロではありません。
また、長期培養に伴う培養環境の影響を懸念する声もあります。
体外での培養期間が長くなるほど、培養液の成分や温度・ガス濃度などの環境因子が胚に与える影響が増える可能性が指摘されています。
ただし、現在の培養技術は大きく進歩しており、適切に管理された環境下では臨床上の大きな問題は報告されていません。
さらに、胚盤胞移植では一卵性双胎(ひとつの胚が分裂して双子になる現象)の発生率がわずかに高くなるという報告があります。
一卵性双胎は自然妊娠でも起こりうるものですが、胚盤胞移植においてはその頻度がやや上昇する可能性があることを知っておくとよいでしょう。
デメリット・リスクを整理すると以下のとおりです。
| デメリット・リスク | 具体的な内容 |
|---|---|
| 移植キャンセルの可能性 | 胚盤胞まで育たず、移植できる胚がなくなることがある(特に採卵数・受精卵数が少ない場合) |
| 培養期間の長期化による影響 | 体外培養が5〜6日間と長くなるため、培養環境が胚に及ぼす影響がゼロとは言い切れない |
| 一卵性双胎のリスク | 単一胚移植であっても一卵性双胎が発生する確率がわずかに上昇するとの報告がある |
| 培養コストの増加 | 初期胚移植に比べて培養日数が増えるため、培養にかかる費用がやや高くなる傾向がある |
5.3 胚盤胞移植と初期胚移植のどちらを選ぶべきか
胚盤胞移植と初期胚移植のどちらが適しているかは、受精卵の数・年齢・過去の治療歴・胚の発育状況などによって異なります。
一概にどちらが優れているとは言えず、個々の状況に応じた判断が必要です。
以下に、それぞれの方法が適していると考えられる主なケースを示します。
| 判断のポイント | 胚盤胞移植が適しやすいケース | 初期胚移植が適しやすいケース |
|---|---|---|
| 受精卵の数 | 受精卵が複数個(目安として4個以上)得られている場合 | 受精卵が少数(1〜2個程度)で移植キャンセルを避けたい場合 |
| 過去の治療経過 | 初期胚移植で着床しなかった経験がある場合 | 胚盤胞まで育たなかった経験があり、早めの移植を希望する場合 |
| 多胎妊娠への配慮 | 単一胚移植で多胎を予防しつつ高い妊娠率を目指したい場合 | 特に該当なし |
| 培養環境への不安 | 培養施設の技術水準が高く、長期培養に信頼がおける場合 | 長期培養への不安が強く、早期に子宮内へ戻したい場合 |
近年は胚盤胞移植を選択する施設が増えていますが、すべての人に胚盤胞移植が最適とは限りません。
受精卵の状態や採卵数に応じて、初期胚移植を選んだ方が結果的によい場合もあります。
また、初期胚を一部移植し、残りを胚盤胞まで培養して凍結保存するという方法(シーケンシャル移植や分割培養)を取ることも可能です。
それぞれの方法の特性を理解したうえで、治療方針を相談しながら自分に合った選択をすることが大切です。
6. 胚盤胞に関するよくある疑問

体外受精・顕微授精の治療を進めるなかで、胚盤胞に関して多くの方が抱きやすい疑問をまとめました。
6.1 胚盤胞のグレードが低くても妊娠できるか
結論として、グレードが低い胚盤胞でも妊娠・出産に至る可能性はあります。
グレードはあくまで胚の形態を評価したものであり、染色体の状態や着床能力のすべてを反映しているわけではありません。
たとえばグレード4BCや3CCといった評価の胚盤胞でも、移植後に妊娠が成立した報告は少なくありません。
もちろん、グレードが高い胚盤胞のほうが統計的に妊娠率は高くなる傾向がありますが、グレードだけで妊娠の可否を判断することはできません。
グレードが低いからといって移植を諦める必要はなく、担当の生殖医療専門家と相談のうえで移植の方針を決めることが大切です。
| グレード例 | 妊娠の可能性 | 備考 |
|---|---|---|
| 4AA・4AB | 高い | 良好胚盤胞として優先的に移植されることが多い |
| 3BB・4BB | 中程度 | 十分に妊娠が期待できるグレード |
| 4BC・3CB・3CC | 低めだがゼロではない | 形態評価が低くても妊娠・出産の報告がある |
6.2 胚盤胞まで育たない原因と対策
採卵後に受精しても、すべての胚が胚盤胞まで到達するわけではありません。
胚盤胞まで育たない原因は複数考えられますが、主なものとして以下が挙げられます。
6.2.1 卵子の質に関する要因
加齢に伴い卵子の質は低下し、胚の発育途中で成長が停止しやすくなります。
特に35歳以降は卵子の染色体異常が増加する傾向があり、胚盤胞到達率にも影響を与えます。
卵巣機能を維持するために、バランスの良い食事・十分な睡眠・適度な運動・禁煙といった生活習慣の改善が基本的な対策として推奨されます。
6.2.2 精子の質に関する要因
精子のDNA損傷率が高い場合や、精子の運動率が極端に低い場合にも、受精後の胚の発育に悪影響を及ぼすことがあります。
精子の質を改善するためには、禁煙・禁酒・長時間の座位を避けるなどの生活習慣の見直しが有効です。
必要に応じて、顕微授精(ICSI)やIMSI(高倍率での精子選別)などの方法が検討されることもあります。
6.2.3 培養環境に関する要因
培養液の種類や培養器(インキュベーター)内の温度・ガス濃度といった培養環境も、胚の発育に影響を与えます。
近年はタイムラプスインキュベーターの導入により、胚を培養器から取り出さずに観察できるようになり、培養環境の安定性が向上しています。
胚盤胞まで繰り返し育たない場合は、卵巣刺激法の変更や培養方法の見直しなど、複合的な対策を検討することが重要です。
6.2.4 対策の一覧
| 原因カテゴリ | 主な原因 | 主な対策 |
|---|---|---|
| 卵子の質 | 加齢・染色体異常の増加 | 生活習慣改善・卵巣刺激法の最適化・サプリメント(葉酸・ビタミンDなど) |
| 精子の質 | DNA損傷・運動率低下 | 生活習慣改善・ICSI/IMSIの検討 |
| 培養環境 | 培養条件の不安定さ | タイムラプス培養・培養液の変更 |
| その他 | 受精障害・胚のゲノム活性化不全 | カルシウムイオノフォア処理・レスキューICSIなど |
6.3 胚盤胞を複数個移植することはできるか
日本では、日本産科婦人科学会の会告により、移植する胚の数は原則として1個とされています。
これは多胎妊娠(双子・三つ子など)のリスクを避けるための方針です。
多胎妊娠は早産・低出生体重児・妊娠高血圧症候群などのリスクが大幅に高まることが知られています。
ただし、35歳以上の方や、反復して移植が不成功となっている方などには、例外的に2個移植が認められる場合があります。
3個以上の胚盤胞を同時に移植することは原則として行われません。
移植個数に関しては治療の経過や年齢を踏まえ、生殖医療の担当者とよく話し合って決定することが望まれます。
6.4 胚盤胞の凍結保存期間はどのくらいか
胚盤胞の凍結保存には、現在ではガラス化法(ビトリフィケーション法)が主流となっています。
液体窒素(マイナス196℃)の中で保存されるため、理論的には半永久的に保存が可能とされています。
しかし実際には、多くの施設で凍結保存期間は1年ごとの更新制としており、毎年の更新手続きと保存料の支払いが必要です。
施設によって保存期間の上限や費用は異なるため、事前に確認しておくことが大切です。
長期間凍結した胚盤胞でも融解後の生存率や妊娠率には大きな低下がないとする報告がある一方、保存期間が10年以上になるケースについてはデータが限られています。
また、凍結保存中に婚姻関係が変わった場合や、保存者本人が死亡した場合などの取り扱いについては、倫理的・法的な議論が続いています。
6.5 胚盤胞移植後に着床する時期はいつか
胚盤胞移植後の着床は、一般的に移植から1〜2日後に始まるとされています。
自然妊娠の場合、受精卵が卵管を移動しながら5〜6日かけて胚盤胞に成長し、子宮内膜に着床します。
体外受精ではすでに胚盤胞の状態で子宮に戻すため、自然妊娠と比べて着床までの期間は短くなります。
着床の過程は、大まかに次のように進みます。
| 移植後の日数 | 着床の過程 |
|---|---|
| 0〜1日目 | 胚盤胞が透明帯から脱出(ハッチング)する |
| 1〜2日目 | 胚盤胞が子宮内膜に接着(アポジション・アタッチメント)する |
| 2〜3日目 | 胚盤胞の栄養外胚葉が子宮内膜に浸潤(インベージョン)する |
| 3〜5日目 | 着床が完了し、hCGの分泌が始まる |
なお、着床の時期には個人差があるため、上記はあくまで目安です。
移植後に下腹部のチクチクした痛みや少量の出血(着床出血)を感じる方もいますが、症状がないからといって着床していないわけではありません。
6.6 胚盤胞移植後の妊娠判定日はいつか
胚盤胞移植後の妊娠判定は、移植日から約9〜12日後に行われるのが一般的です。
判定は血液検査でhCG(ヒト絨毛性ゴナドトロピン)の値を測定することで行われます。
尿検査による妊娠検査薬でも陽性が出る場合がありますが、正確な判定のためには血中hCG値の測定が推奨されます。
判定日より前に市販の妊娠検査薬を使用すると、偽陰性(実際は妊娠しているのに陰性と出ること)になる場合や、hCG製剤の影響で偽陽性になる場合があるため注意が必要です。
妊娠判定で陽性となった場合でも、その後の超音波検査で胎嚢の確認ができるまでは経過を慎重に観察する必要があります。
判定日のスケジュールは施設や治療内容によって異なることがあるため、指示された日程を守ることが重要です。
| 判定方法 | 時期の目安(移植後) | 特徴 |
|---|---|---|
| 血中hCG検査 | 9〜12日後 | 定量的に判定でき精度が高い |
| 尿中hCG検査(市販妊娠検査薬) | 12〜14日後以降 | 簡便だがhCG製剤の影響を受ける場合がある |
| 超音波検査(胎嚢確認) | 移植後約3〜4週間後 | 臨床的妊娠の確定に必要 |
7. まとめ
胚盤胞とは、受精後5〜6日目まで培養して得られる発育段階の胚であり、初期胚と比べて着床率・妊娠率が高いことが大きな特徴です。グレードはガードナー分類によって発育段階(1〜6)と内細胞塊(ICM)・栄養外胚葉(TE)の質(A〜C)で評価され、4AAや4ABなどの良好胚盤胞ほど高い妊娠率が期待できます。ただし、グレードが低くても妊娠・出産に至る例はあるため、担当医とよく相談して移植方針を決めることが大切です。
和歌山の不妊治療・妊活専門鍼灸院 矢野鍼灸整骨院では、不妊治療専門の鍼灸で自律神経を整えてお体をストレスに強くし、お腹の血の巡りを良くし、子宮や卵巣の働きを整えることで、卵子の質と子宮の環境を改善し4か月で妊娠できる体質へ導きます。てい鍼という痛みゼロの鍼と熱さの調節できるお灸で、初めての方も安心です。不妊治療・妊活でお悩みの方は、ぜひ一度ご相談ください。ご予約・ご相談は下のバナーから、LINE、メール、お電話でお願いします。
和歌山の不妊治療・妊活専門鍼灸院矢野鍼灸整骨院では不妊治療専門の鍼灸で
・自律神経を整えてお体をストレスに強くする
・お腹の血の巡りを良くする
・子宮や卵巣の働きを整える
などの効果で卵子の質と子宮の環境を整えて4か月で妊娠できる体質に変えていきます。
矢野鍼灸整骨院の鍼灸は、てい鍼という痛みゼロの鍼と、熱さの調節できるお灸で初めての方でも安心して受けていただけます。
不妊治療・妊活でお悩みの方は、ぜひ一度ご相談ください。
【この記事を書いた人】
矢野泰宏(やの やすひろ)
鍼灸師/不妊鍼灸専門家
和歌山・矢野鍼灸整骨院院長
妊活に悩む女性のための鍼灸を10年以上提供。病院と併用しながら、東洋医学的アプローチで妊娠を目指すサポートを行っています。
ご予約・ご相談は↓のバナーをタップして、LINE、メール、お電話でご連絡ください。
参考サイト
もし今、このホームページをご覧になっている方で
不妊治療にお悩みでしたら、
ぜひお電話、メール、LINEでご連絡ください。
お問い合わせ・ご予約
施術中は電話に出られない事がありますので、お急ぎでない場合はメールかLINEでお問い合わせください。
- 【受付時間】
- 平日
9:00~12:00 / 15:00~20:30
(最終受付19時50分) - 土曜日
8:30~16:30
(最終受付15時50分)
【定休日】
火曜日・日曜・祝日

「LINE@」でもご予約ができるようになりました!

当院の予約が「LINE@」で簡単にできるようになりました!
当院へのご質問やお身体のお悩み相談もお気軽にご相談ください!
ラインでご予約方法
1.友だち追加
まずは、以下の「友だち追加」ボタンを押して友だち登録をしてください。
2.メッセージを入力
「お名前」と「ご予約希望日時」をお送りいただきましたら、こちらからご連絡させて頂きます。
当院までのアクセス
当院は南海電鉄加太線 中松江駅より徒歩5分です。
- 住所:
- 〒640-8425
和歌山県和歌山市松江北5丁目10-7
- 電話番号:
- 073-455-5805
- 営業時間:
- 平日 9:00~12:00 / 15:00~20:30(最終受付19時50分)
土曜日 8:30~16:30(最終受付15時50分)
- 定休日:
- 火曜日・日曜・祝日
- 備考:
- 完全予約制
アクセス・駐車場
南海電鉄加太線 中松江駅より徒歩5分
駐車場6台
道がわからない場合は遠慮なくお電話ください!
スタッフは全員地元ですので、説明はばっちりできます(^ ^)
県道7号粉河加太線 和歌山市内方面からお越しの場合
-

ヤマダ電機を超えた最初の信号を右に曲がります。
-

最初の信号を左に曲がります。
-

二つ目のこの筋を右に曲がると矢野鍼灸整骨院です!
県道7号粉河加太線 加太方面からお越しの場合
-

紀陽銀行松江支店の見えるこの信号を左に曲がります。
-

最初の信号を左に曲がります。
-

二つ目のこの筋を右に曲がると矢野鍼灸整骨院です!
もし今、このホームページをご覧になっている方で
不妊治療にお悩みでしたら、
ぜひお電話、メール、LINEでご連絡ください。
お問い合わせ・ご予約
施術中は電話に出られない事がありますので、お急ぎでない場合はメールかLINEでお問い合わせください。
- 【受付時間】
- 平日
9:00~12:00 / 15:00~20:30
(最終受付19時50分) - 土曜日
8:30~16:30
(最終受付15時50分)
【定休日】
火曜日・日曜・祝日

「LINE@」でもご予約ができるようになりました!

当院の予約が「LINE@」で簡単にできるようになりました!
当院へのご質問やお身体のお悩み相談もお気軽にご相談ください!
ラインでご予約方法
1.友だち追加
まずは、以下の「友だち追加」ボタンを押して友だち登録をしてください。
2.メッセージを入力
「お名前」と「ご予約希望日時」をお送りいただきましたら、こちらからご連絡させて頂きます。








 友だち追加をして予約する
友だち追加をして予約する

